当院の地域拡大型NSTの取り組みとNST活動実績について報告します。
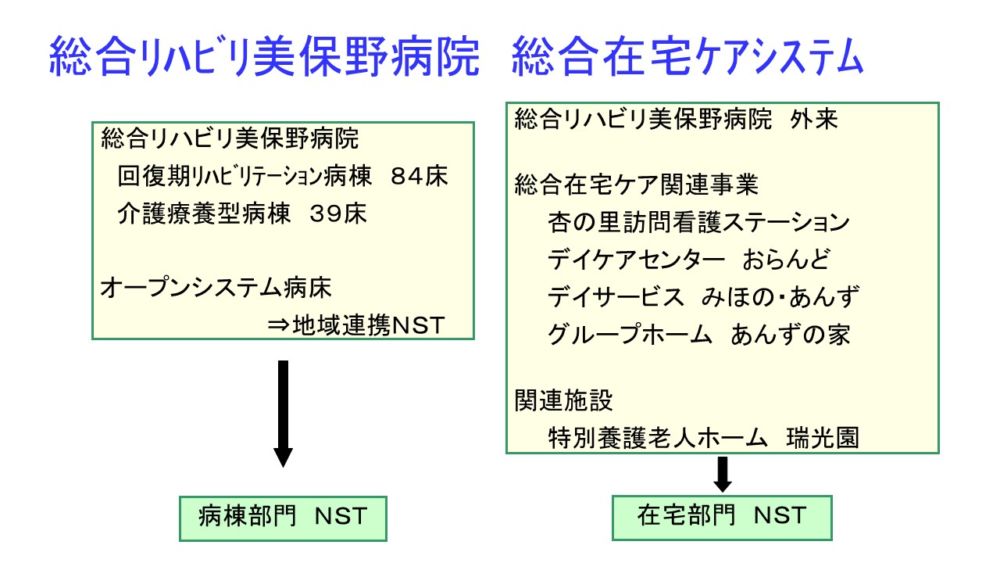
当院の入院施設には回復期リハビリテーション病棟、介護療養型病棟があり、その中でオープンシステムとして入院施設を持たない診療所やクリニックの患者の受け入れも行っています。在宅ケア関連事業では訪問看護ステーション、デイケア、デイサービス、グループホームがあります。同じ敷地内には関連施設として特別養護老人ホームがあり、入所者の外来診療のほとんどを当院で行っています。病棟部門NSTと外来を含めた在宅部門NSTの2本柱で活動しています。

病棟からの栄養管理を在宅療養に継続していく在宅NSTでは、退院時に、栄養管理を継続するための申し送りを重ね、在宅支援サービスや家族への地域拡大型NSTとして活動しています。施設入所者やグループホーム入居者、自宅療養者に対しては、可能な限り外来管理下のNSTフォローを行っています。

在宅NSTの活動です。各在宅部門にNSTスタッフを配置し、入院中の情報をNSTスタッフへ申し送り、入院中の栄養ケアが在宅でも反映されるよう心掛けています。デイケア、デイサービスでは病棟同様にラウンドを行っており、NSTケースカンファレンスは全ての在宅部門で行っています。また、当院に関係の無くなる場合でも、栄養サポート経過記録表を作成し、栄養に関する情報をお知らせすることで、栄養リスクのある方だということを認知してもらうようにしています。在宅NSTでは、病棟からの継続の方だけでなく、新規利用者があった場合は、スクリーニングを行い在宅部門で新規対象となるパターンもあります。

NST外来は平成19年から開始しており、外来患者のNST対象者の中から、重点的に栄養管理が必要な方を抽出し、定期診察とからめ受診して頂いています。月1回、3~7名程度を対象とし、流れはスライドの通りです。付き添いは家族に限らず、施設入所者の場合はスタッフに同行してもらうなど、患者本人の食事摂取状況が分かる方をお願いし、NSTの検討事項がスムーズに反映できるようにしています。

地域医療連携の場面では、オープンシステムネットワークを活用して、登録開業医や嘱託福祉関連施設との情報交換及びアフターケアのために連携NST活動をしています。さらに、地域の栄養障害情報への対応、保健活動として地域老人クラブの集会に保健師や栄養士が参加させて頂き、食べる事の大切さについて啓蒙活動を行っています。また、当院の給食委託会社では地域への配食サービスを行っています。

NST活動実績の報告です。平成16年9月のNST開始から27年3月末時点まででNST対象とし活動した方は1260名です。
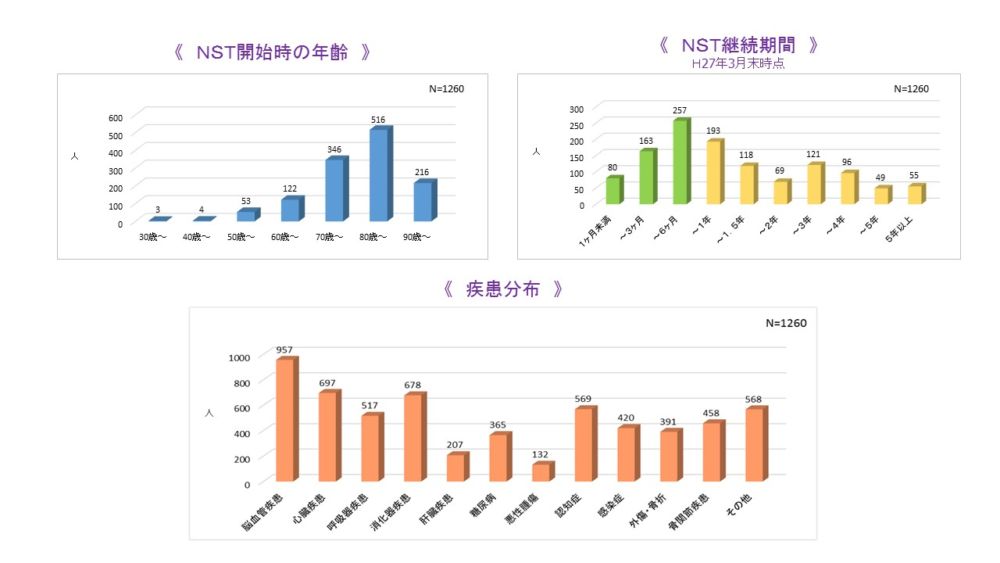
NST開始時の年齢は80代、70代の順に多かったです。
NST対象としての期間は6か月までが1番多く、回復期リハビリ病棟の入院患者が多くを占めています。6か月以上継続の対象者は在宅部門へ移行した方がほとんどで5年以上継続している方も55名います。
疾患分布では、脳血管疾患が1番多く、対象者の約75%を占めます。呼吸器疾患には肺炎の反復も含んでおり、517名です。摂食障害の原因となり得る認知症を持つ方は569名、また、外傷・骨折、骨関節疾患合わせ849名で、整形疾患でも栄養問題を併せ持つ方が多く、サルコぺニアが疑われます。
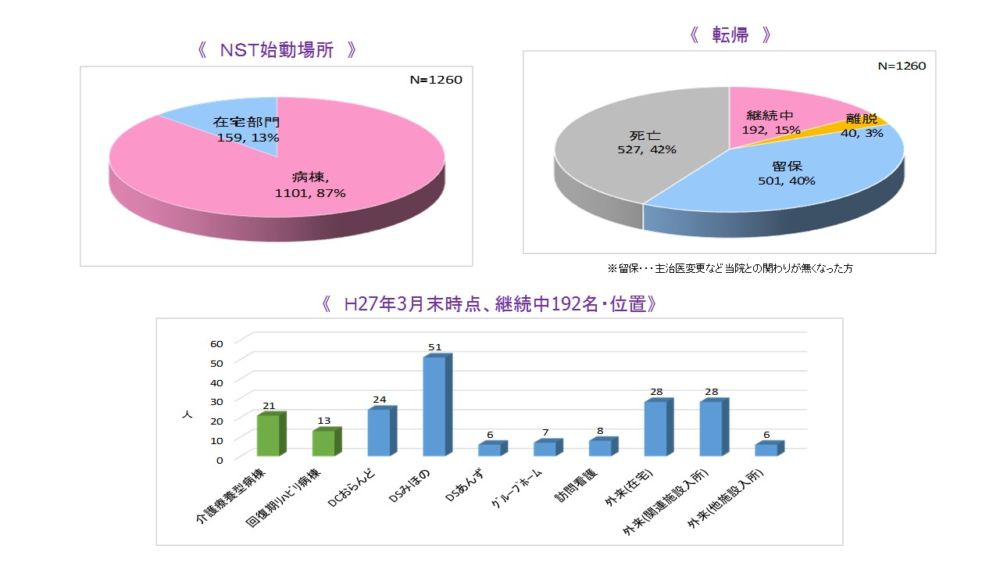
全対象1260名のうち入院し、病棟でNST始動となる方が87%を占めますが、一方で入院が必要となる疾患は無くとも、在宅で栄養状態を保てていない、在宅部門でNST始動となる方が159名もありました。
転帰ですが、27年度末時点でNST継続中が15%、死亡が42%、退院後当院関連施設の利用が無く、主治医が他院に移った方などは一旦終了とし、40%です。回復により離脱した方は3%です。
27年度末時点で継続中192名のうち18%が病棟入院患者で、残り82%が在宅部門です。やはり、在宅で栄養管理を必要とする方が多いことが分かります。ただし、対象者が多いため、積極的関わり、非積極的関わり、積極的に関わりたいが諸事情によりあまり関われない消極的関わりとランク付けし、重点対象者が漏れないようにしています。

現在使用しているスクリーニング用紙を採用した平成19年4月から27年度末までのスクリーニング実施数とチェック項目、NST対象者の年次推移を部門毎に集計しました。
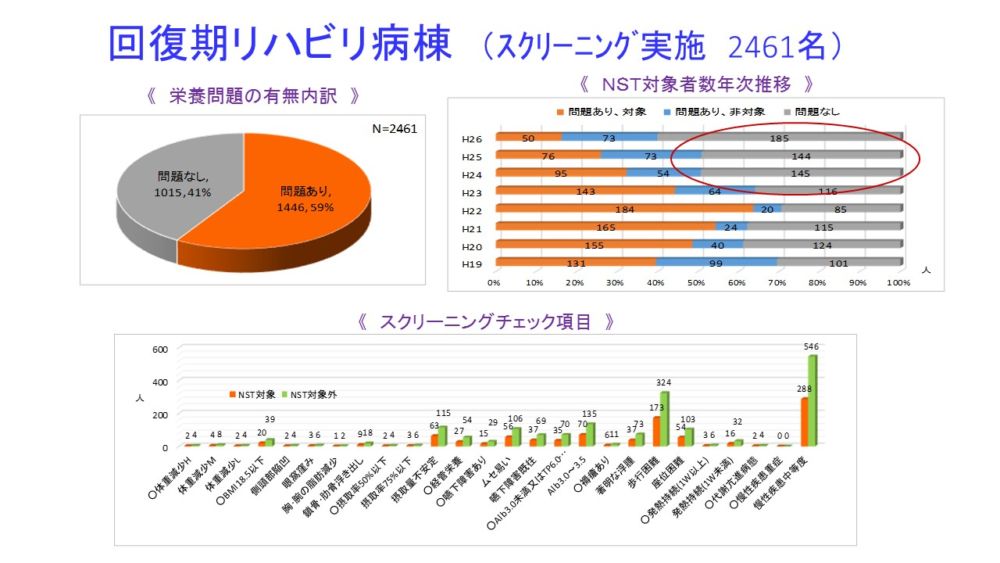
回復期リハビリ病棟です。スクリーニング実施数は2461名、うち栄養問題ありが6割、問題無しが4割でした。チェック項目は慢性疾患、歩行困難、Alb3から3.5、摂取量不安定が多かったです。
年次推移を見ると23年より徐々に栄養問題がある方が減ってきており、発症する前の栄養状態が割と保たれてきていると考えられ、地域拡大型NST活動の成果が出てきていると期待したいところです。
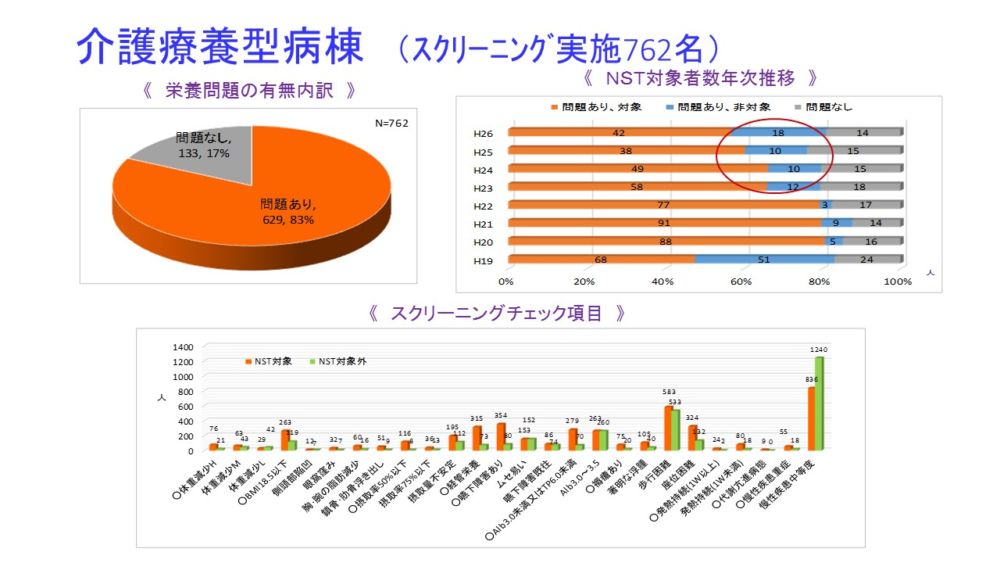
介護療養型病棟です。スクリーニング実施数は762名、うち栄養問題ありが8割、問題無しが2割でした。チェック項目は慢性疾患、歩行困難、Alb3~3.5、BMI18.5以下、嚥下障害あり、経管栄養が多かったです。年次推移では問題ありの割合が8割前後で大きな変化はありませんが、水色の問題軽度のためNST対象とせず経過観察程度の割合が増えており、全体として若干の栄養改善傾向が見られています。
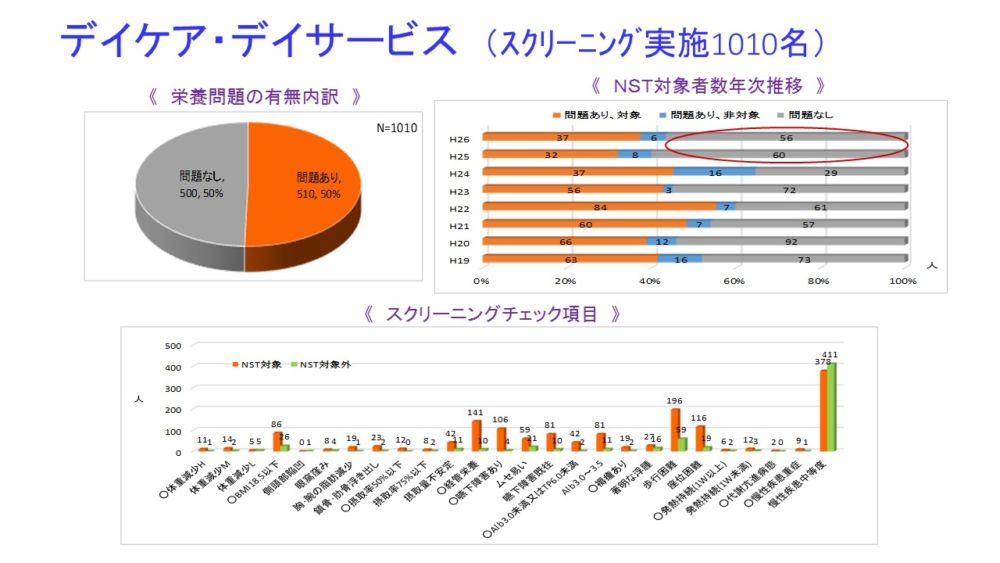
デイケア、デイサービスです。スクリーニング実施数は1010名で、うち問題あり、無しが5割ずつでした。チェック項目は慢性疾患、歩行障害あり、嚥下障害あり、経管栄養、Alb3から3.5が多かったです。年次推移では、ここ2年は問題無しの割合が増えてきており、在宅でも栄養状態を維持できる環境作りがなされてきている経過と考えます。

平成27年3月末時点でNST継続中の対象者192名を対象となる患者層の違いとデータ収集の密度の違いの為、継続1年未満と1年以上に分け、ODA評価推移を見ました。
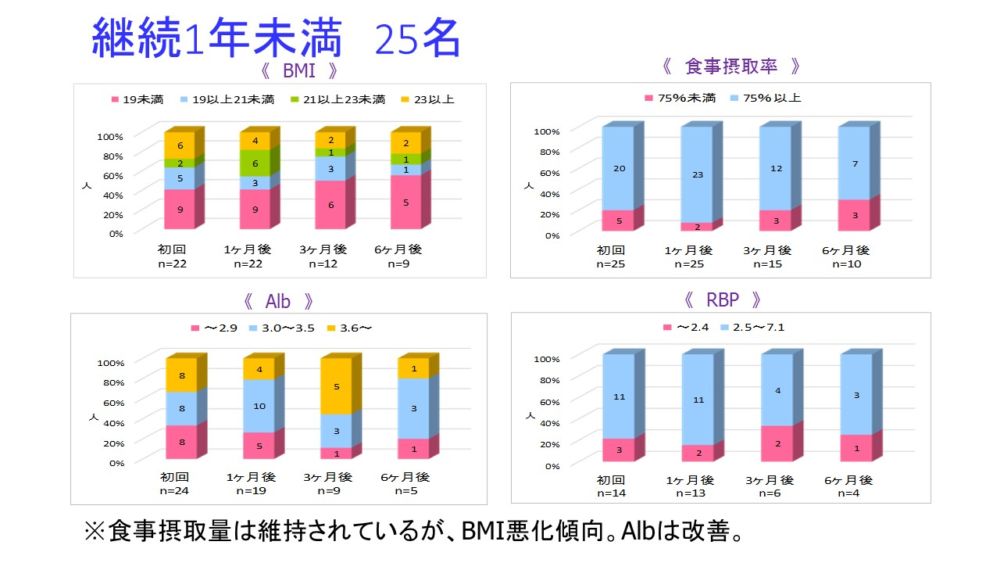
継続1年未満は25名で主に回復期リハビリ病棟入院患者です。食事摂取率は維持されているにも関わらず、BMIは悪化傾向の為、リハ栄養としての栄養必要量算出、提供量の検討が必要と考えます。ただし、Albは改善が見られていました。
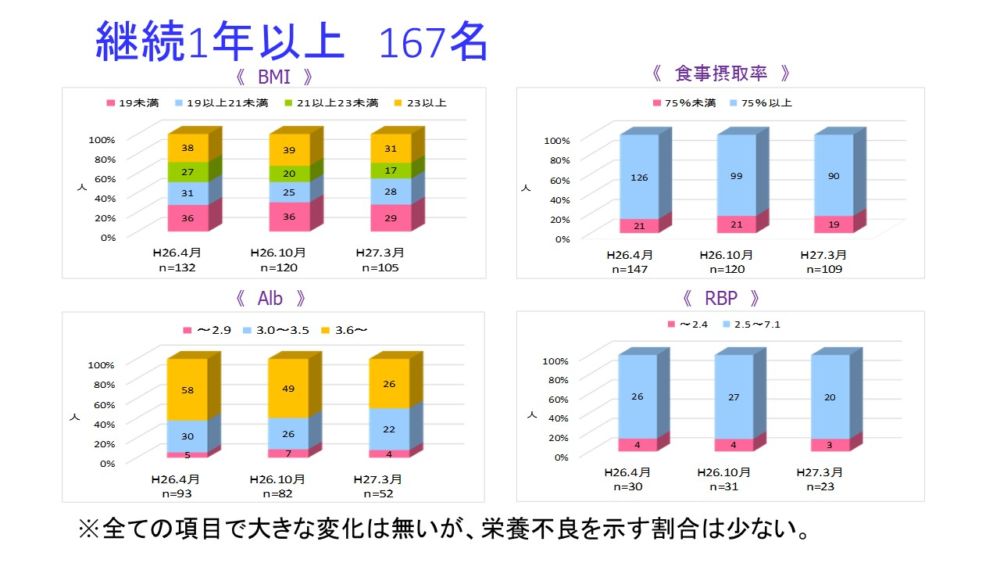
継続1年以上は167名で、主に介護療養型病棟、在宅部門での対象者です。いずれの項目も大きな変化はありませんが、栄養状態不良の指標を示す割合は少なく、在宅へ戻られても栄養状態が悪化無く維持されていると考えられます。

まとめです。継続して管理可能な介護療養医療環境であることの特性を生かしながら、今後もライフスタイルに応じた栄養管理に繋げ、地域に密着したNST活動を継続していきたいと思います。以上です。